
糖尿病(生活習慣病)Diabetes
Diabetes糖尿病について
このページでは、糖尿病とはどのような病気か、また、治療のために必要な生活習慣や薬物療法についてご説明します。
What is diabetes?糖尿病とは
健康な方では、空腹時血糖値はおおむね70~109 mg/dLに保たれていますが、糖尿病ではこの調節がうまくいかなくなります。
Causes of high blood sugar血糖値が高くなる原因
インスリンは、血液中のブドウ糖をエネルギー源として利用するために、細胞内へ取り込むのを助ける「鍵」のような役割を果たしています。
糖尿病は、この血糖値の調節機構に異常が生じる病気です。
具体的には、以下のいずれかの理由でインスリンが十分に機能しなくなると発症します。
膵臓のβ細胞が破壊されるなどで、インスリンそのものの分泌量が絶対的に不足する状態です。これにより、ブドウ糖を細胞へ運ぶ「鍵」が足りなくなります。
インスリンは分泌されているにもかかわらず、細胞側がそのインスリンの作用を受け付けにくくなる状態(抵抗性)です。これは「鍵」はあっても、細胞の「鍵穴」が錆びついて開きにくいようなイメージです。
この慢性的な高血糖状態が血管や神経にダメージを与え、様々な合併症を引き起こすのが糖尿病の本質的な問題です。
Types of Diabetes糖尿病の種類
糖尿病の種類と特徴
糖尿病は、血糖値を下げるホルモンであるインスリンの作用不足によって高血糖が慢性的に続く病気です。
大きく分けて以下の二つの主要なタイプがあり、それぞれ発症メカニズムや治療法が異なります。
●病態:膵臓のインスリンを分泌するβ細胞が、自己免疫反応(自分の免疫が誤って自分の細胞を攻撃すること)などによって不可逆的に破壊されることが原因です。このため、体内でインスリンがほとんど、または全く分泌されなくなります。
●発症時期:以前は「小児糖尿病」とも呼ばれていたように、小児期から青年期にかけて発症することが多いですが、成人になってから発症するケース(緩徐進行型1型糖尿病など)も存在します。
●進行:発症は比較的急激で、急な口渇、多飲、多尿、体重減少などの症状が現れることが多いです。
●治療:体内でインスリンを作ることができないため、インスリン注射による補充療法が生涯にわたって必須となります。インスリンポンプ(CSII)を使用する場合もあります。食事療法や運動療法も重要ですが、インスリン治療が中心です。
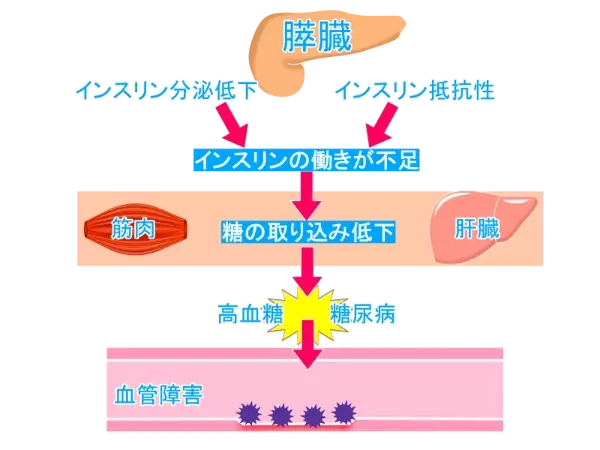
●病態:以下の二つの要因が複雑に絡み合って発症します。
・1.インスリン分泌の低下: 膵臓のβ細胞の機能が低下し、インスリンの分泌量が不足します。
・2.インスリン抵抗性: 分泌されたインスリンが、肝臓や筋肉、脂肪組織などの標的細胞で十分に作用しない状態(インスリンが効きにくい状態)です。
●発症要因: 遺伝的な体質(インスリン分泌能力の低さなど)を背景に持ちながら、過食、運動不足、肥満(特に内臓脂肪型肥満)、ストレス、加齢といった生活習慣の乱れが加わることで発症・進行します。
●特徴:日本人の糖尿病患者の90%以上を占める圧倒的に多数のタイプです。多くは中高年以降に発症しますが、近年は若年層での発症も増加しています。
●治療:まずは食事療法と運動療法による生活習慣の改善が基本となります。これらで血糖コントロールが不十分な場合に、インススリン抵抗性を改善する薬やインスリン分泌を促す薬などの経口血糖降下薬が用いられます。病状の進行によっては、インスリン注射が必要となる場合もあります。
Why is treatment necessary?なぜ治療が必要なのか?
HbA1c(過去1~2か月の血糖状態を反映する指標)が高いほど、合併症のリスクは直線的に上昇します。
糖尿病の主な合併症
| 合併症 | 影響を受ける場所 | 主な症状と影響 |
|---|---|---|
|
|
目(網膜) | 視力低下、失明のリスク |
|
|
腎臓 | むくみ、タンパク尿、最終的に人工透析が必要になるリスク |
|
|
神経 | 手足のしびれ、痛み、感覚麻痺、自律神経の不調 |
その他の重大な合併症
3大合併症のほかにも、全身の血管に負担がかかることで、以下のような重大な疾患が起こりやすくなります 。
●心筋梗塞などの大血管障害(心筋梗塞についての詳しい説明はこちら)
●脳卒中などの大血管障害(脳卒中についての詳しい説明はこちら)
●足潰瘍や壊疽
【要注意】足のトラブル(足潰瘍・壊疽)
糖尿病が進行すると、①痛みを感じにくい(神経障害)、②傷が治りにくい(血流障害)、③感染症にかかりやすい(免疫力低下)という条件が重なり、足の些細なケガが重症化しやすくなります。
●足潰瘍(かいよう)・壊疽(えそ)とは小さな傷や靴擦れが化膿して深くえぐれたり(潰瘍)、組織が死んで黒く変色したり(壊疽)する状態です。最悪の場合、足の切断に至ることもあります。
●予防のためのフットケア足を毎日よく観察し(傷、赤み、水虫など)、清潔に保つことが大切です。足に合った靴を選び、深爪にも注意しましょう。
※足に小さな傷や異常を見つけた場合は、ご自身で判断して市販薬などを塗らず、すぐに当院へご相談ください。
Improving lifestyle habits治療の基本:生活習慣の改善
糖尿病治療の基本は、食事療法と運動療法です。
1. 食事療法
| 項目 | ポイント |
|---|---|
|
|
目安:標準体重(kg)×25~30 kcal/日(活動量により調整) |
|
|
炭水化物 50~60%、たんぱく質 20%以下、残りを脂質 |
|
|
1日 20 g以上 を目標 |
|
|
1日3食を規則正しく |
|
|
ゆっくりよく噛んで食べる |
2. 運動療法
| 種類 | 内容 | 頻度・時間 |
|---|---|---|
|
|
ウォーキング、水泳など | 中等度強度で週150分以上 |
|
|
筋力トレーニング | 週2~3回 |
※運動は、合併症の状態などによって適さない場合があります。必ず、診察時に医師にご相談ください。
Drug therapy薬物療法
当クリニックでは、患者様の年齢、肥満の有無、合併症の状態、ライフスタイルなどを総合的に判断し、最適なお薬を選択する「オーダーメイドの治療」を行っています。
飲み薬(経口血糖降下薬)の種類と特徴
| お薬の種類(系統) | 主な働き(作用メカニズム) | 特徴・注意点 |
|---|---|---|
|
|
肝臓で糖が作られるのを抑え、筋肉などでのインスリンの効きを良くします。 | 体重が増えにくく、単独では低血糖を起こしにくいお薬です。2型糖尿病の第一選択薬としてよく使われます。 |
|
|
血糖値が高い時だけ、インスリンの分泌を促すホルモン(インクレチン)の働きを強めます。 | 日本で非常に多く処方されています。単独では低血糖のリスクが低く、安全性が高いのが特徴です。 |
|
|
血液中の余分な糖を、尿と一緒に体外へ排出させます。 | 体重減少効果があり、近年では心臓や腎臓を保護する働きがあることも分かってきました。多尿になるため水分補給が必要です。 |
|
|
膵臓を直接刺激して、インスリンの分泌を強力に促します。 | 血糖値を下げる効果が強いですが、低血糖や体重増加に注意が必要なため、少量から慎重に使用します。 |
|
|
脂肪細胞に働きかけ、インスリンに対する抵抗性(効きの悪さ)を改善します。 | インスリンの効きを良くしますが、むくみや体重増加が起こることがあります。 |
|
|
腸での糖の分解・吸収を遅らせることで、食後の急激な血糖値の上昇を抑えます。 | 食直前(いただきますの直前)に飲む必要があります。おならが出やすくなったり、お腹が張ったりすることがあります。 |
注射薬の種類と特徴
| お薬の種類 | 主な働き | 特徴・注意点 |
|---|---|---|
|
|
血糖値が高い時にインスリン分泌を促し、胃の動きを緩やかにして食欲を抑えます。 | 食欲を抑える作用や体重減少効果があります。(※近年は「飲み薬」タイプのGLP-1受容体作動薬も登場しています) |
|
|
不足しているインスリンを外から直接補います。 | 1型糖尿病の方には必須の治療です。2型糖尿病の方でも、飲み薬で効果不十分な場合や、手術前・妊娠中などに使用します。 |
The Diabetes Care Process当クリニックでの糖尿病診療の流れ
-
1

初診・検査
血糖値、HbA1c(糖尿病型:6.5%以上)などを測定 -
2

初期治療計画
食事・運動療法を基本に、必要に応じて薬物療法を開始 -
3

定期的なモニタリング
通常1~3か月ごとにHbA1c、体重、尿検査を確認 -
4

合併症チェック
眼底検査、腎機能検査、神経症状の評価を定期的に実施し、連携医療機関へのご紹介も行います。
FAQよくある質問
病気・症状について
- 糖尿病の初期症状にはどのようなものがありますか?
-
糖尿病は、初期の段階では自覚症状がほとんどありません。そのため、気づかないうちに進行してしまうことが多くあります。
進行すると、喉が渇く、水をよく飲む、尿の回数が増える、疲れやすい、体重が急に減るなどの症状が現れます。
症状が出る前に、定期的な健康診断で数値をチェックすることが非常に大切です。
- 健康診断で「血糖値が高め」と言われましたが、受診したほうが良いですか?
-
はい、早めにご受診ください。
「高め」と言われた段階(糖尿病予備群)で生活習慣を見直すことで、糖尿病の発症を防げる可能性が十分にあります。
当クリニックでは、詳しい検査を行った上で、無理のない範囲で取り組める予防のアドバイスも行っております。
- 糖尿病は完全に治りますか?
- 糖尿病を「完全に元の状態に戻す(完治する)」ことは現在の医学では難しいとされています。
しかし、治療によって血糖値を正常に近い範囲で維持できれば、健康な方とまったく変わらない生活を送ることができます。
状態が良くなれば、お薬を減らしたり中止したりできる「寛解(かんかい)」を目指すことも可能です。
- 家族に糖尿病の人がいると、私もなりやすいですか?
- 日本人に多い「2型糖尿病」は遺伝的な体質が関係しているため、ご家族に糖尿病の方がいる場合は発症しやすいと言えます。
しかし、遺伝だけでなく、食べ過ぎや運動不足、肥満などの「生活習慣」が引き金となって発症します。
日頃から生活習慣に気をつけることで、十分に予防や発症を遅らせることができます。
食事・運動について
- 甘いものを食べすぎると糖尿病になりますか?
-
甘いものを食べること自体が、直接的な糖尿病の原因になるわけではありません。
しかし、甘いものやカロリーの高い食事の摂りすぎは「肥満」を招きます。肥満(特に内臓脂肪型肥満)はインスリンの効きを悪くするため、2型糖尿病を発症する大きな要因となります。
- 果物は健康に良いので、たくさん食べても大丈夫ですか?
-
果物にはビタミンや食物繊維が豊富ですが、「果糖」という糖分も多く含まれています。食べ過ぎると血糖値が上がり、中性脂肪が増える原因になります。
1日の適量(例えば、みかんなら2個、りんごなら半分程度)を目安にし、なるべく活動量の多い朝や昼に食べることをおすすめします。
- お酒は飲んでも大丈夫ですか?
- 血糖コントロールが良好で、合併症がないなど一定の条件を満たしていれば、適量の飲酒は可能です。ただし、アルコール自体にカロリーがあるだけでなく、食欲が増しておつまみを食べ過ぎてしまう原因にもなります。
お薬を飲んでいる方は低血糖の危険もあるため、必ず事前に医師へご相談ください。
- 運動を始めたいのですが、どのような運動が良いですか?
- ウォーキング、水泳、ラジオ体操などの「有酸素運動」を、息が少し弾む程度のペースで、1回20〜30分、週に3回以上行うのが効果的です。
ただし、重い合併症(網膜症や腎症など)や心臓病がある場合、急激な運動が危険なこともありますので、運動を始める前に必ず医師にご相談ください。
お薬・治療について
- 糖尿病のお薬は、一度飲み始めたら一生やめられないのでしょうか?
-
必ずしもそうではありません。食事療法や運動療法にしっかりと取り組み、体重の減量や生活習慣の改善がうまくいけば、血糖コントロールが良くなり、お薬の量を減らしたり、最終的にお薬をやめられる患者様もいらっしゃいます。
ただし、自己判断でお薬をやめるのは大変危険ですので、必ず医師の指示に従ってください。
- お薬を飲んでいる時は、食事を抜いてもいいですか?
-
食事を抜いたり極端に量を減らしたりするのは、お薬が効きすぎて血糖値が下がりすぎる「低血糖」を引き起こす恐れがあり大変危険です。強い空腹感、冷や汗、動悸、手の震えなどの症状が出たら、すぐにブドウ糖や砂糖の入った飲料を飲んでください。
お薬による治療中は、1日3食を規則正しく食べることが基本です。
- インスリン注射を勧められましたが、もう「末期」ということでしょうか?
- いいえ、決して「末期」や「最後の手段」というわけではありません。
極端に血糖値が高い時に、外からインスリンを補って疲労した膵臓(すいぞう)を休ませるために、早い段階から一時的に注射を使用することがあります。膵臓の機能が回復すれば、再び飲み薬に戻せるケースも多くあります。
